バルベルトインプラント手術とは
 緑内障のバルベルトインプラント手術は、他の緑内障手術を数回実施した結果、眼圧下降効果が十分に得られなかった難症例に実施される手術で、実施できる医療機関は、緑内障手術(トラベクレクトミー)の実績(50症例以上)がある施設でしか行えない手術方法です。
緑内障のバルベルトインプラント手術は、他の緑内障手術を数回実施した結果、眼圧下降効果が十分に得られなかった難症例に実施される手術で、実施できる医療機関は、緑内障手術(トラベクレクトミー)の実績(50症例以上)がある施設でしか行えない手術方法です。
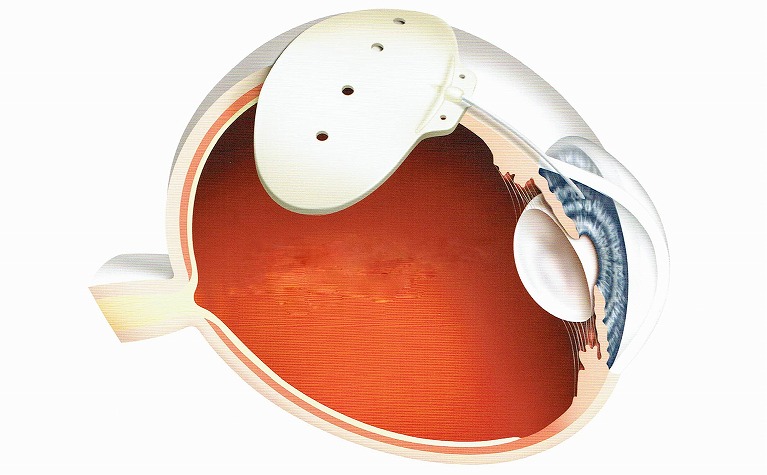
バルベルトインプラントは、シリコン性のチューブとプレートです。バルベルトインプラント手術は、シリコンプレートを眼の奥(眼球の裏側)に留置し、プレートから伸びているシリコンチューブを眼内に留置して房水の流出を改善する方法です。シリコンチューブとプレートは、合併症がない限りは一生継続して利用できる物です。眼球を動かしている筋肉の間に留置しているために、まれに眼球運動に障害が出る場合があります。
設置したバルベルトインプラントは、見た目にはほとんど分かりません。
バルベルトインプラント手術は、他の手術方法では効果が得られない症例に行う最終手段となります。
【参考】
濾過手術(トラベクレクトミー)を複数回行った方は、黒目(角膜)付近に房水の貯留池(濾過胞:ろかほう)を作ることが難しいためにバルベルトチューブを中に通して、眼球の後方に房水を排出させる方法です。ただし、手術では、大きな切開や縫合が必要になり、バルベルトプレートを縫い付けた箇所は付着し、追加手術を実施することが難しくなります。
アーメドインプラント手術とは
アーメドインプラント手術とは、緑内障に対して行われるチューブシャント手術の一つで、点眼治療やレーザー治療、濾過手術(トラベクレクトミー)などで十分な眼圧下降が得られない場合に検討される手術です。特に、眼圧が高く早期にコントロールが必要な症例や、従来の手術後に再び眼圧が上昇した症例に対して行われます。
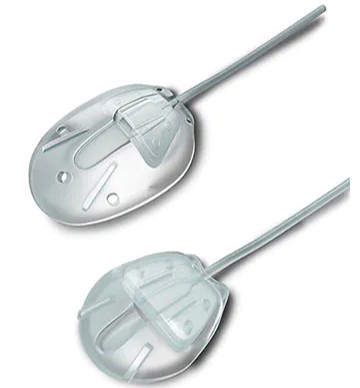
アーメドインプラントは、シリコン製のチューブとプレートから構成されています。プレートを眼球の後方(白目の奥側)に留置し、そこから伸びる細いチューブを眼内に挿入することで、房水(目の中の水)の流れを新たに作り、眼圧を下げる仕組みです。体内に留置されたインプラントは、合併症がない限り長期間使用することが可能です。
アーメドインプラントの特徴は、装置内部に圧力を調整するバルブ機構(弁)が備わっている点です。この機能により、術後早期から房水が流れ始める一方で、急激に眼圧が下がりすぎること(低眼圧)を抑える設計になっています。そのため、術後早期の眼圧変動を比較的コントロールしやすい手術方法とされています。
設置したインプラントは外見からはほとんど分からず、日常生活への大きな影響はありません。ただし、まれに眼球運動時の違和感や複視などが生じる場合があります。
アーメドインプラント手術は、患者様の緑内障の進行状況やこれまでの治療歴を総合的に判断したうえで選択される治療法であり、難治性緑内障に対する有効な選択肢の一つです。
【参考】
濾過手術(トラベクレクトミー)を行っても十分な効果が得られない場合や、炎症・瘢痕化により濾過胞の形成が難しい場合には、チューブを通して房水を眼球後方へ排出させるインプラント手術が選択されます。アーメドインプラントは術後早期から眼圧下降効果が期待できる点が特徴で、症例に応じてバルベルトインプラントなどと使い分けられます。
よくある質問
どのような場合にバルベルトインプラントが選択されますか?
薬物治療・レーザー治療・濾過手術(トラベクレクトミー)などを複数回行っても十分な眼圧下降が得られない難治性緑内障で、他の選択肢が限られる場合に最終手段として検討されます。 実施にはトラベクレクトミーの手術実績が多い施設であることなど、一定の実施要件を満たす医療機関での対応が前提です。 また、角膜状態や結膜の瘢痕、先行手術歴など解剖学的条件を総合的に評価して適応判断を行います。
手術の仕組みを簡単に教えてください(どこに何を入れるの?)
シリコン製のプレートを眼球後方(外眼筋の間)に縫着し、そこから伸びる細いシリコンチューブを前房内に留置して房水の新しい排出経路を作ります。 プレートの周囲に結膜下のスペースが形成され、そこに房水が貯留・吸収されることで眼圧が下がります。 チューブとプレートは体内に留置されますが、外見上はほとんど分からないのが一般的です。
トラベクレクトミーやMIGSとの違い・位置づけは?
トラベクレクトミーは角膜近くに濾過胞を形成して房水を結膜下に逃がしますが、再手術や瘢痕化で濾過が得にくい場合があります。 バルベルトは眼球後方の広い領域にプレートを置くため、前方で濾過胞を作りにくい症例でも眼圧低下を狙えるのが特徴です。 MIGSに比べ侵襲や手術工程は大きく、通常は前段階の治療が奏功しない難治例に限って選択されます。
期待できる効果と限界は?どのくらい眼圧は下がりますか?
難治例に対しても有効な眼圧下降が期待でき、長期コントロールの選択肢となりますが、個々の瘢痕化反応や結膜状態により効果は左右されます。 プレート周囲の組織反応が落ち着くまで数週間〜数か月の経過観察が必要で、薬剤併用や調整を行いながら目標眼圧に近づけます。 なお、手術そのものが失明を治すわけではなく、進行抑制のために眼圧を下げる治療である点は他手術と同様です。
主な合併症と予防策は?眼球運動への影響はありますか?
結膜下出血、前房出血、低眼圧、感染、結膜の創部トラブル、チューブの位置異常などが生じ得ますが、術式の標準化と厳格な無菌操作でリスクを低減します。 プレートは外眼筋の間に留置するため、まれに眼球運動障害が起こることがあり、術前の眼位・眼球運動の評価と適切な位置決めが重要です。 術後は発赤・痛み・急なかすみなどの異常があれば速やかに受診し、早期対処で重篤化を防ぎます。
手術の流れと入院、回復の目安について教えてください。
局所麻酔を中心に切開・縫合を伴う手術を行い、プレート縫着とチューブ前房挿入を丁寧に実施します。 術後は創部管理と眼圧・前房深度の確認のため、外来フォローだけでなく状況により短期入院を併用します。 回復には個人差がありますが、数週間は強い運動や汚染環境を避け、処方された抗炎症薬・抗菌薬などを指示通りに使用します。
見た目や生活への影響はありますか?金属探知機などは大丈夫?
留置デバイスは眼の中と結膜下に収まるため、外見から分かることはほとんどありません。 シリコン素材のため空港の金属探知機に反応することは想定されず、日常生活の大半は術後回復を経て通常どおり可能です(運動・入浴などは医師の指示に従って段階的に再開)。 眼こすりや衝撃は避け、定期受診でチューブ位置や濾過の状態を確認します。
保険適用と医療機関の選び方や、将来の再手術は可能かどうか教えてください。
本手術は保険診療として行われ、自己負担は年齢や負担割合に応じます。 実施要件を満たす経験豊富な施設での施行が推奨され、特に濾過手術の多数症例を有する医療機関での管理が望まれます。 プレートが後極部に強固に固定されるため、追加の大きな手術は選択肢が狭まる場合があり、初回から長期計画を見据えた術式選択が重要です。























