斜視とは
目を合わせた時に、片目はまっすぐこちらを見ており、もう片方が違う方向を見ているように見える状態のことで、眼位ずれとも呼ばれます。斜視は、右目と左目のずれが病的なものを指します。
斜視の原因
乳児から小児期に見つかる斜視の多くは共同性斜視であり、大人になってから見つかる斜視のほとんどは麻痺性斜視です。
共同性斜視は、近視・遠視・乱視などの屈折異常や、ピントを合わせる調節機能の働き過ぎなどで起こることがありますが、ほとんどの場合、原因は不明です。現在は、遺伝性についての研究が行われています。
麻痺性斜視は、目を動かす筋肉(外眼筋)の病気や、頭のけが、脳の病気などが原因で起こります。こちらは年齢にかかわらず発生する可能性があります。
また、斜視のように見えても斜視がない偽斜視もあります。偽斜視は治療する必要がありませんが、斜視か偽斜視かを見分けるのは難しいので、気になったら眼科専門医の診療を受けましょう。
斜視の種類
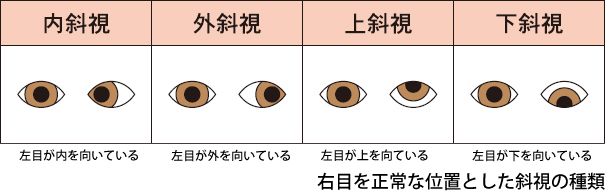
斜視には、内斜視、外斜視、上斜視(下斜視)、回旋斜視があり、目のずれる方向によって診断できます。
内斜視では、乳児内斜視や調節性内斜視が多くなっています。
外斜視では、間欠性外斜視が多く、これはぼんやりしている時にのみ目がずれるものです。
また、横目でなにか見る時にのみ、下斜筋過動によって目が上にずれるタイプの斜視もあります。子どもの斜視は、程度がさまざまです。治療が必要な場合もありますが、定期的な経過観察だけが必要とされることもあります。斜視に初めて気づくのはほとんどがご両親ですが、特定の状態でだけ左右の眼がずれるタイプの斜視もありますので、学校などで受ける検診によって斜視が見つかるケースも珍しくありません。ちなみに子どもの斜視は、児童100人のうち、2~5人程度の頻度で見つかります。
斜視の症状
左右の眼の位置のずれ、まぶしがる・片目をつむるなど、ご家族などが気が付きやすい症状が多い中、ご本人が自覚する症状としては複視(もの賀2重に見える)があります。ただし、複視が起こらないタイプの斜視もあります。
眼位ずれ
左右の眼の位置のずれのことです。ずれが起こる頻度が高い場合には早目の治療が望ましく、そのためずれの幅だけでなく、ずれの現れる頻度も斜視の程度に関与します。
複視
ものが二重に見えることです。斜視のタイプによっては複視が起こらない場合もあります。たとえば、麻痺性斜視ではほとんどの場合、複視が起こって自覚できます。一方、共同性斜視では複視があまり起きません。
まぶしがる/片目をつむる
日中、室内から明るい屋外に出た時など、反射的にまぶしそうにしたり、片目をつむるなどに気付いたら斜視の可能性があります。
斜視の検査
 視力、屈折、両眼視機能、眼底など眼科の基本的な検査に加え、目の位置のずれを調べる眼位検査を行います。正確な診断のために、眼位検査では正面に加え、さまざまな方角を見た際の眼のずれを調べます。痛みやお体に負担がかかる検査ではありませんので、ご安心ください。
視力、屈折、両眼視機能、眼底など眼科の基本的な検査に加え、目の位置のずれを調べる眼位検査を行います。正確な診断のために、眼位検査では正面に加え、さまざまな方角を見た際の眼のずれを調べます。痛みやお体に負担がかかる検査ではありませんので、ご安心ください。
斜視の治療
斜視治療には、視力や両眼視機能を改善させるための視機能向上と、容姿を整える整容という2つの目的があり、どちらも重要な治療ですから、片方だけの治療を受けることも可能です。
屈折矯正(眼鏡)
近視・遠視・乱視など屈折異常を伴った斜視の場合には、眼鏡をかけて屈折異常を矯正する治療を行います。遠視に伴う内斜視では、眼鏡によって斜視が軽くなる効果が特に期待できます。
プリズム眼鏡装用
プリズム眼鏡という斜視を矯正する眼鏡があります。
訓練療法
普段、使われていない斜視の方の眼で見る視力回復トレーニングで、麻痺性斜視に行われています。
斜視の日帰り手術
現在当院では、遠方まで通えない高齢者の方のみ斜視の手術をし
治療の予後
斜視は治療で改善可能ですが、少しだけ斜視が残ることや、多少の過矯正が起こるケースもありますし、再発してずれが戻る可能性もあります。そして、たとえ手術を受けたとしても満足できる結果に結びつかない場合がありますし、数度の手術が必要になるケースもあります。
完璧な結果を求めると、お体にもお気持ちにも大きな負担がかかることにつながりかねません。
目のずれは、日常生活に支障を生じたり、お仕事や車の運転などに問題を起こすケースはほとんどありませんから、完全な結果を追い求めるのではなく、改善を目指しようにしましょう。
弱視とは
視覚は発達期にきちんと物を見ることで機能が発達していきます。発達期に斜視や屈折異常があると、きちんと物を見る機会がなくなり、視機能の低下が生じます。これが弱視です。片眼のみに起こる場合もありますが、両眼に起こるケースもあります。
弱視の原因と種類
弱視は、斜視、先天白内障、屈折の左右差、両眼の屈折異常などを原因として起こります。代表的な弱視には、斜視弱視、視性刺激遮断弱視、不同視弱視、屈折異常弱視があります。
視覚機能※は乳幼児期(1歳半~8歳くらいまで)に視覚刺激を受けて、明瞭に物を見ることで発達していきます。両眼視機能の発達には、乳幼児期の中でも特に感受性が強い時期に明瞭に物を見るという視覚刺激が欠かせません。こうした視覚感受性期間に視覚刺激を受けないと視機能が発達せず、弱視になるとされています。感受性期間(臨界期:りんかいき)を過ぎると治療効果は下がります。
※視覚機能とは、視力・眼球運動・両眼のチームワーク・調節機能などの入力機能と脳の中で視覚情報を認知・記憶・イメージする処理機能の2つを総合した機能
弱視の症状
弱視は、片眼あるいは両眼の視力が低く、両眼視機能も低い状態ですが、子どもの弱視では明瞭に見える状態を経験していないわけですから、弱視であることを自覚するケースはほとんどありません。テレビを観るときの距離が近い、見えにくそうにしているなどの様子からご両親が気付くことはよくあります。幼い場合、十分な検査ができない場合もありますが、乳幼児期の視覚刺激は視機能の発達に欠かせないものですから、何度か再検査を繰り返して正確な診断を受けることが重要です。
弱視の検査
まず、問診で眼の病気の有無をうかがいます。子どもの場合には、保護者の方に育成状況や、普段、見えにくそうにしているかなどもうかがっていきます。
検査では、視力、両眼視機能、眼底などを調べます。また、弱視のように視力が出ない他の眼科疾患がある可能性もありますので、緑内障、視神経低形成、黄斑低形成がないかなども調べます。
弱視の治療
弱視は感受性期間(臨界期:りんかいき)を過ぎると治療効果は下がってしまいますので、発見したらすぐに治療をスタートさせることが視機能発達のためには重要です。先天症の白内障を併発している場合には、白内障の治療を優先させ、白内障手術後に弱視の治療をスタートさせる流れになります。
近視、遠視、乱視など屈折異常を伴う弱視の場合には、眼鏡による矯正を行います。眼鏡をかけても視力が向上しない場合には、アイパッチを使った治療も行います。これは、よく見える方の目を1日に2~12時間アイパッチで遮蔽し、弱視の方の目を積極的に使うことで視機能の発達を促す方法です。また、アイパッチの代わりに点眼薬を使った治療法もあります。
治療の予後
幼児の弱視では、早めに治療を受けることで矯正視力が6~8歳までに回復するケースが多いのですが、裸眼視力が低いままということはよくあります。特に、難治性の弱視や屈折異常がかなり強い弱視の場合、矯正視力が0.5未満に留まる可能性もあります。この場合、弱視治療後も眼鏡をかけ続けることになります。
よくある質問
調節性内斜視はメガネだけで治りますか。どの程度まで手術が必要になりますか
調節性内斜視は遠視が背景にあるタイプで、年齢相応の完全矯正メガネで眼位が整うケースが少なくありませんが、メガネをかけても一部の内寄りが残る「部分調節性内斜視」ではプリズム眼鏡や手術を併用する方針となります。 受診では調節麻痺下で屈折を正確に測り完全矯正を行い、それでも眼位ずれが残る場合に術式を検討します(片側・両側の内直筋後転など)。 手術後も成長や屈折変化により眼位が動くことがあり、将来的な再手術の可能性も含め定期フォローが重要です。
外斜視は「間欠性」なら経過観察で良いのですか。治療介入の目安を知りたいです
外斜視には常に外へずれる恒常性と、疲労・ぼんやり時などにだけ現れる間欠性があり、間欠性外斜視でも頻度増加やコントロール不良、複視・眼精疲労・頭位異常、両眼視機能の低下があれば治療介入を考えます。 介入はプリズム眼鏡や斜視手術が選択肢で、手術適応は偏位量、出現頻度、抑制や立体視の状態、生活支障度などを総合して判断されます。 観察のみの場合でも定期的に眼位・感覚両眼視・立体視の評価を継続し、変化サインを見逃さないことが推奨されます。
乳児内斜視は何歳までに手術するのが望ましいですか。早期手術の利点は何ですか
生後早期からの大角度内斜視(乳児内斜視)は、両眼視機能の獲得のため早期の手術が望ましいとされ、内直筋後転・外直筋短縮などで眼位の整復を図ります。 感覚の発達時期に両眼協調の入力を整えることで融像・立体視の獲得可能性が高まり、長期の視機能面での利益が期待できます。 ただし術後に残余偏位や過矯正・再発が起こりうるため、視能訓練士による評価も含めて長期フォローが必要です。
弱視のアイパッチは1日どのくらい、いつまで続けるのですか。やめ時はどう決めますか
遮蔽(アイパッチ)の時間は年齢・弱視のタイプ・左右差・経過で個別化され、数時間から長時間まで幅がありますが、効果と副作用(逆抑制など)を見ながら段階的に減量します。 期間は短くて半年、時に数年に及ぶこともあり、目標は眼鏡矯正下の視力改善と安定維持です(多くは矯正視力1.0前後を目標に設定)。 矯正視力の頭打ちや逆効果の兆候があれば中止・切替を検討し、以後は維持的な視機能トレーニングや眼鏡継続で再悪化を防ぎます。
3歳児健診で斜視・弱視が疑われました。どの検査を受け、何を基準に紹介されるのですか
斜視・弱視の一次スクリーニングでは視診や遮閉試験、スポットビジョンスクリーナー等を用い、異常所見・固視異常・斜視疑い・眼球運動異常・問診該当があれば眼科受診が推奨されます。 眼科では視力・屈折(調節麻痺下)・眼位・固視・眼底などを系統的に行い、弱視の原因(不同視、屈折異常、斜視、遮蔽要因など)を特定します。 感受性の高い時期を逃さないため、疑い段階でも早期の精査・介入が視機能予後の鍵となります。
子どもが顔や頭を傾けて物を見るのは斜視のサインですか。注意すべき見分け方は
顔を斜めにして見る、首を傾けるなどの異常頭位は、斜視や眼球運動障害、両眼視機能の問題のサインで、検査対象になります。 写真でフラッシュの角膜反射位置を左右比較する簡易チェックは参考になりますが、偽内斜視や顔貌の影響もあるため確定には眼位検査が必要です。 頻度が増える、片目つむり・まぶしがり・二重視訴えが伴うなどのときは早めの受診が勧められます。
弱視は「治ったら裸眼で1.0になる」のでしょうか。矯正視力と裸眼視力の違いは
弱視の治療目標は適切な屈折矯正下での視力(矯正視力)と両眼視機能の獲得であり、裸眼視力の改善を必ずしも意味しません。 屈折異常が残る限り、眼鏡を外せば視機能が低下するため、良好な矯正視力を維持するために眼鏡やコンタクトの継続使用が一般的です。 感受性期を過ぎると治療効果が下がるため、早期発見・早期介入で矯正視力の到達と安定化を目指します。
斜視手術やプリズム眼鏡で見え方はどこまで改善しますか。再発や二重視はありますか
斜視手術は眼位を整えることで両眼視機能や整容面の改善が期待できますが、術後に残余偏位・過矯正・戻りが起きることがあり、再手術が必要となるケースもあります。 プリズム眼鏡は像の位置を補正して複視を軽減しますが、偏位が大きい場合や変動が大きい場合は限界があり、手術併用を検討します。 術後の見え方の質は斜視の種類・発症時期・両眼視機能の保存度に左右されるため、視能訓練士を含むチームで検査・リハビリを継続することが重要です。














