屈折異常とは
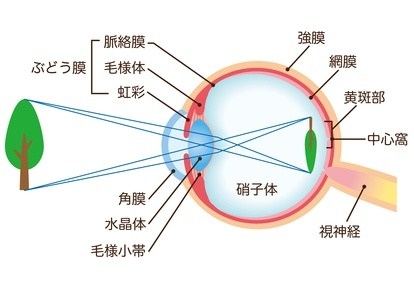
近視、遠視、乱視などを総称した言葉が『屈折異常』です。目に入った光は、角膜と水晶体で屈折し、網膜に像を結ぶ事ではっきり見えますが。屈折の強さや網膜までの距離が合わないと像はぼやけて見えてしまいます。
わかりやすくするために目の構造をカメラに例えると、レンズは角膜や水晶体で、網膜がフィルムです。「レンズ=角膜と水晶体」で屈折させた光を、適切な距離でフィルム=網膜に届けることで、はじめてはっきりとピントが合った像になります。
近視とは
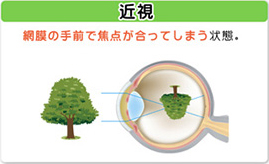 目に入った光が網膜の前で像を結んでしまう状態が近視です。近視が起こるのは、角膜や水晶体の屈折力が強いこと、眼球(角膜から網膜までの長さ)が長いことが原因となっています。手前に像を結んでしまう近視の状態は、凹レンズをかけることで網膜上に像を結ぶよう調整できます。
目に入った光が網膜の前で像を結んでしまう状態が近視です。近視が起こるのは、角膜や水晶体の屈折力が強いこと、眼球(角膜から網膜までの長さ)が長いことが原因となっています。手前に像を結んでしまう近視の状態は、凹レンズをかけることで網膜上に像を結ぶよう調整できます。
遠視とは
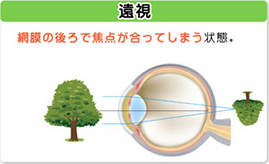 目に入った光が網膜を越えた後ろで像を結ぶ状態が遠視です。遠視が起こるのは、角膜や水晶体の屈折力が弱いこと、そして眼球(角膜から網膜までの長さ)が短いことが原因となっています。奥に像を結んでしまう遠視の状態は、凸レンズをかけることで網膜上に像を結ぶよう調整できます。
目に入った光が網膜を越えた後ろで像を結ぶ状態が遠視です。遠視が起こるのは、角膜や水晶体の屈折力が弱いこと、そして眼球(角膜から網膜までの長さ)が短いことが原因となっています。奥に像を結んでしまう遠視の状態は、凸レンズをかけることで網膜上に像を結ぶよう調整できます。
乱視とは
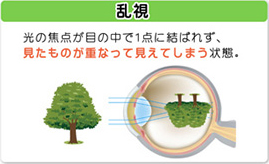 角膜や水晶体のゆがみが原因で目に入った光が網膜の1点で像を結ぶことができない状態です。乱視には眼鏡で矯正が可能なものと、できないものがあります。眼鏡で矯正可能なものは正乱視、できないものは不正乱視と呼ばれます。不正乱視もハードコンタクトレンズで矯正可能な場合があります。
角膜や水晶体のゆがみが原因で目に入った光が網膜の1点で像を結ぶことができない状態です。乱視には眼鏡で矯正が可能なものと、できないものがあります。眼鏡で矯正可能なものは正乱視、できないものは不正乱視と呼ばれます。不正乱視もハードコンタクトレンズで矯正可能な場合があります。
老視(老眼)とは
 水晶体は筋肉の力で厚みを変えて屈折力を変え、さまざまな距離にある対象にピントを合わせます。ところが、加齢によって水晶体が硬くなり、厚みを変える調整力が弱まってしまいます。老視は、水晶体の調整力が弱くなったことで、はっきり見える範囲が狭くなる状態で、一般的には老眼と呼ばれています。
水晶体は筋肉の力で厚みを変えて屈折力を変え、さまざまな距離にある対象にピントを合わせます。ところが、加齢によって水晶体が硬くなり、厚みを変える調整力が弱まってしまいます。老視は、水晶体の調整力が弱くなったことで、はっきり見える範囲が狭くなる状態で、一般的には老眼と呼ばれています。
検査・診断
 屈折異常の診療では、角膜や水晶体の屈折力、角膜の形、眼球の長さ(角膜から網膜までの長さ)などを検査します。これにより、近視、遠視、乱視がないかを判断します。
屈折異常の診療では、角膜や水晶体の屈折力、角膜の形、眼球の長さ(角膜から網膜までの長さ)などを検査します。これにより、近視、遠視、乱視がないかを判断します。
さらに、視力検査を行います。視力検査では、眼鏡やコンタクトレンズを装用しないそのままの視力を測る裸眼検査と、装用して矯正した視力を測る矯正視力を検査します。
治療について
屈折異常という言葉はなじみがない方でも、近視・遠視・乱視・老視(老眼)はほとんどの方にとって身近なものだと思います。屈折異常の全てが病気というわけではありませんが、生活の不自由や質の低下をもたらすようであれば、眼鏡やコンタクトレンズで矯正します。
老視(老眼)の場合には、生活する上で必要な距離に合わせた眼鏡による矯正を行います。また、不正乱視に関しては眼鏡での矯正が不可能ですので、ハードコンタクトレンズによる矯正方法をご提案いたします。
よくある質問
近視・遠視・乱視は「病気」ですか?日常生活でどこまで治療が必要ですか
近視・遠視・乱視は総称して屈折異常と呼ばれ、光の焦点が網膜上から前後や複数箇所にずれる状態を指すため、広い意味では「目の屈折に関する機能的な異常」ですが、必ずしも病的ではありません。 ただし、見えにくさや眼精疲労、頭痛、学業・仕事の能率低下、夜間運転のにじみ(ハロー・グレア)など日常生活に支障が出る場合は、眼鏡やコンタクトレンズによる矯正を推奨します。 特に乱視はコントラスト低下や二重視につながりやすく、円柱レンズでの矯正適合が生活の質を大きく改善します。
不正乱視は眼鏡で治せないと聞きましたが、どんな対応がありますか
乱視には規則的に歪む正乱視と、角膜疾患や外傷などで表面が不規則に歪む不正乱視があり、不正乱視は眼鏡や一般的なソフトレンズでは完全矯正が難しいことがあります。 この場合、角膜形状の凹凸を涙液で均しやすいハードコンタクトレンズ(RGP)や、円錐角膜用の特殊レンズ、角膜クロスリンキングや角膜移植など基礎疾患に対する治療選択が検討されます。 円錐角膜が背景にあるケースでは近視進行や不正乱視が進むため、早期診断と適切な矯正・病勢コントロールが重要です。
子どもの近視、進行を抑える方法はありますか(オルソK・低濃度アトロピン)
完全に進行を止める方法はありませんが、エビデンスのある選択肢として低濃度アトロピン点眼(例:0.01〜0.025%)とオルソケラトロジー(就寝時装用の特殊ハードレンズ)があります。 低濃度アトロピンは学童期の眼軸伸長を抑える効果が国際的に広く支持され、副作用が少ない濃度設定が一般的です。 オルソケラトロジーは日中の裸眼視力改善に加え、長期にわたり近視進行抑制の報告があり、適応や安全管理のため定期検査が前提です(併用で相加効果が期待される報告あり)。
近視だと老眼になりにくいというのは本当ですか
誤解です。老視(老眼)は水晶体の調節力低下による年齢変化で、近視・遠視・乱視の有無に関わらず加齢とともに誰にでも起こります。 近視の方は裸眼で近方が見やすいことがあるため老視の自覚が遅れる場合はありますが、実際には調節力低下自体は避けられず、度数設計(近用加入)や場面別の眼鏡使い分けが必要になります。
夜間のにじみや対向車のライトがまぶしいのは乱視のせいですか
夜間のにじみ(ハロー)やギラつき(グレア)は、乱視による焦点の分散・コントラスト低下で目立ちやすく、矯正不十分な円柱度数・軸ずれでも生じます。 また、軽度の角膜表面不正やドライアイでも光散乱が増え症状が悪化するため、角膜形状・乱視軸の精密測定と涙液評価を含む総合的な検査で原因に応じた矯正設計やケアを行うことが有用です。
度数が強くなっているかを見分けるサインはありますか(受診の目安)
授業や会議で遠方文字がにじむ、スマホを以前より近づける、夕方以降の頭痛・肩こりが増えた、夜間標識が読みにくい、片目ずつで差が大きい、メガネを外すとふらつく等は度数変化や矯正不適合のサインです。 乱視は少しの軸ずれでも見え方が悪化するため、見え方の質(コントラスト・にじみ)の変化を感じたら眼科での屈折・角膜形状・眼位検査を推奨します。
スマホや在宅勤務で目が悪くなりますか。環境調整でできる対策は
近方作業の増加はピント合わせの負担や一時的な近視化(仮性近視)を招き、近視進行のリスク因子とされますが、適切な作業距離・休憩・屋外活動の確保は負担軽減に役立ちます。 30–40cm以上の作業距離、20分に1回20秒以上の遠方凝視、屋外活動時間の確保、画面の照度・文字サイズ調整、グレア抑制コーティングや正しい度数の使用など、生活環境の最適化で症状と進行リスクを低減できます。
手術で乱視や近視を治せますか。ICLやレーシックは誰でもできますか
角膜屈折矯正手術(LASIK等)や眼内コンタクトレンズ(ICL)は、近視・乱視の矯正が可能ですが、角膜厚・角膜形状・度数範囲・眼内前房深度・ドライアイ傾向等の適応条件があり、誰でも受けられるわけではありません。 不正乱視や円錐角膜素因が疑われる場合は角膜形状解析で慎重に評価し、メガネ・コンタクトで十分な視力・品質が得られるか、職業・ライフスタイルも踏まえて総合的に選択します(乱視は円柱成分の設計が術後満足度に影響)。














