ドライアイとは
 ドライアイは、目が乾いて、目の表面が傷つく病気です。涙の量が不足していることが原因だとお考えの方が多いですが、涙の質が不安定になって目の表面に涙が均等に行き渡らないことが原因で目が乾きやすくなります。
ドライアイは、目が乾いて、目の表面が傷つく病気です。涙の量が不足していることが原因だとお考えの方が多いですが、涙の質が不安定になって目の表面に涙が均等に行き渡らないことが原因で目が乾きやすくなります。
た、涙をまんべんなく行き渡らせるためには、まばたきも重要な役割を担っていますが、パソコンやスマートフォンなどを集中して見つめている時には瞬きの回数が極端に減ってしまうので、目の表面が乾きやすくなります。他に、目の表面を乾きやすくする要因として、エアコンの乾燥した風やコンタクトレンズの装用などがあります。
加齢によって涙の量が不足したり、質が不安定になるので高齢者はドライアイになりやすいと言えます。そして昨今では、パソコンやスマートフォンなどのIT機器、エアコン、コンタクトレンズ装用などによるドライアイも増えており、日本では2,000万人以上がドライアイであるという報告もされています。
ドライアイの症状
- 目が乾く
- 目が疲れやすくなった
- 目に痛みや痒みがある
- 目がゴロゴロする、異物感がある
- 目やにが増えた
- 目に不快感がある
- 理由もないのに涙が出る
- 白目や粘膜が赤い
- 以前より光をまぶしいと感じる
- 目がなんとなく重い
- 物がはっきり見えないことがある
- 視界がかすむことがある
ドライアイの原因
- 加齢
- コンタクトレンズ装用
- パソコンやスマートフォンを長時間使っている
- エアコンの風が当たる場所で長時間過ごしている
- 夜更かししてしまう
- 睡眠が不足している
- 旅行や出張で航空機やホテルをよく利用する
- 花粉症
- 長時間の車の運転を日常的に行っている
- 屈折矯正手術を受け、その合併症
- 結膜炎の合併症
ドライアイの治療は眼科専門医で
ドライアイは、一過性の不調である可能性もありますが、一方で眼球表面に細かい傷がたくさん入っており、できるだけ早めに専門的な治療を受ける必要があるケースもあります。そして、ドライアイの症状がどこまで進んでいるかは、眼科専門医による検査でなければ正確に確認できません。そして、ドライアイには内科疾病が原因になっているものや、その治療のために服用している薬剤の影響で起こる場合もあります。
たとえば、シェーグレン症候群、スティーブンス・ジョンソン症候群、膠原病やリウマチによって起こったり、血圧下降剤や精神安定剤などのお薬がかかわっている可能性もあります。
市販の目薬でドライアイの症状が悪化する可能性もあるため、できるだけ早く眼科専門医を受診しましょう。
ドライアイの検査
視力検査
眼科の基本的な検査です。これでドライアイ以外の疾患がないかを調べます。
細隙灯顕微鏡検査
角膜(黒目)の傷、そして傷がある場合の程度を調べます。黄~橙色のフルオレセインという試薬を点眼して表面の傷が染色して観察します。
BUT検査
涙の量が十分でも、涙の質が不安定な場合には表面がすぐに乾いてしまいます。この検査では、まばたきして目を開いてから、目の表面の涙の膜が破壊されるまでの時間を測り、涙の質を調べます。5秒以下で涙の膜が破壊されてしまうと、涙の質によるドライアイが疑われます。
シルマー検査
涙の量を測る検査です。目盛りのついた専用の試験紙を下まぶたの端に5分間挿入し、試験紙が涙で濡れた長さで計測します。5mm以下の場合、涙の量不足を原因としたドライアイが疑われます。なお、試験紙の挿入によりその刺激で涙が出てしまうことがあるため、その場合には点眼麻酔を使ったシルマーテスト変法という計測を行います。
ドライアイの診断について
ドライアイ研究会によって、ドライアイの診断は1995年に定義と診断基準が提唱され、2006年に診断基準が改訂されて①涙液異常、②角膜上皮の障害、③自覚症状の3つを満たしている症例を確定例と定められていましたが、20年にわたるドライアイ診療の結果から、2016年にドライアイの定義と診断基準がさらに改訂されました。
改訂された内容としては、
ドライアイは涙液層の安定性が低下している事が病態の中心であり、治療はその原因となる部分に対して行われるべきだという考え方に変更され、
涙液層の安定性低下の原因としては、
- 涙液減少症
- マイボーム腺機能不全による脂質成分の減少
- 膜型ムチン層の減少
が考えられます。治療方法はドライアイの原因を診断し、その結果に基づき選択されます。
ドライアイの治療
涙に近い成分の水分を補給する人口涙液、粘性があって水分を保つ効果を持ったヒアルロン酸ナトリウムを含む角結膜上皮障害治療薬、目の表面の健康に重要なムチンや水分を分泌させる効果が期待できるジクアホソルナトリウムなどで治療を行います。
また、目の乾きやすい環境を見直して、乾きにくい生活を心がけることも重要です。点眼薬
ヒアルロン酸ナトリウム点眼液(ティアバランス・ヒアレイン)
 ヒアルロン酸ナトリウムを主成分とした点眼薬です。涙液を保持する作用・角膜上皮細胞の傷を治癒促進します。また、他の眼の病気やドライアイなどの内因性疾患、外傷・コンタクトレンズなどの外因性疾患による角膜上皮の障害の治療に使われます。
ヒアルロン酸ナトリウムを主成分とした点眼薬です。涙液を保持する作用・角膜上皮細胞の傷を治癒促進します。また、他の眼の病気やドライアイなどの内因性疾患、外傷・コンタクトレンズなどの外因性疾患による角膜上皮の障害の治療に使われます。
ジクアス
 ムチンが主成分の点眼薬です。角結膜上皮の障害を改善するためのものであり、涙の質を保つために重要な成分であるムチンを配合し、水分の分泌を促す作用を持つため、涙の状態を改善できます。
ムチンが主成分の点眼薬です。角結膜上皮の障害を改善するためのものであり、涙の質を保つために重要な成分であるムチンを配合し、水分の分泌を促す作用を持つため、涙の状態を改善できます。
ムコスタ
 レバミピドが主成分の点眼薬です。涙の質を保つために重要な成分のムチン産生を促進し、涙の状態を安定させて角結膜上皮の障害を改善するドライアイ治療薬です。白い水性懸濁液であり、使用する直前に容器を強くはじいて沈殿している成分を分散させる必要があります。また、点眼すると一時的ですが目の前が白くかすむことがあり、またコンタクトレンズに有効成分が吸着される可能性もあるため、使用に関しては注意が必要です。
レバミピドが主成分の点眼薬です。涙の質を保つために重要な成分のムチン産生を促進し、涙の状態を安定させて角結膜上皮の障害を改善するドライアイ治療薬です。白い水性懸濁液であり、使用する直前に容器を強くはじいて沈殿している成分を分散させる必要があります。また、点眼すると一時的ですが目の前が白くかすむことがあり、またコンタクトレンズに有効成分が吸着される可能性もあるため、使用に関しては注意が必要です。
キープティア
 コラーゲン製の涙点プラグです。生体との適合性が高いアテロコラーゲンを使用しており、体温によりゲル(ゼリー状)化する特性があるため、充填する際は液状で容易に充填でき、涙小管内ではゲル化して刺激の少ない涙点の閉鎖ができます。
コラーゲン製の涙点プラグです。生体との適合性が高いアテロコラーゲンを使用しており、体温によりゲル(ゼリー状)化する特性があるため、充填する際は液状で容易に充填でき、涙小管内ではゲル化して刺激の少ない涙点の閉鎖ができます。
涙点プラグ挿入

点眼薬で思うような効果が得られない場合には、涙を排出する涙点を閉鎖して目の表面に必要な涙をためることができるようにする治療が可能です。涙点の閉鎖には、縫い合わせてしまう方法もありますが、シリコンや樹脂でできた涙点プラグを挿入する方法もあります。
マイボーム腺機能不全の治療
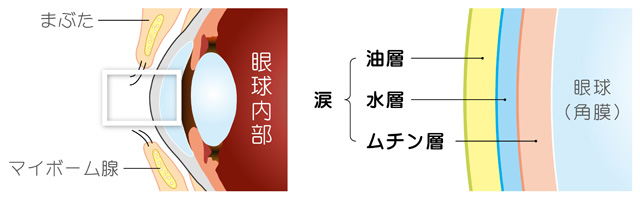
図のように涙は油層、水層、ムチン層に分かれています。涙液を蒸発させないために脂を分泌しているのがマイボーム腺です。マイボーム腺から出る脂が油層を形成して、涙液の蒸発を抑えて、涙液を安定させております。このマイボーム腺の機能が低下してしまうと脂が変性して濁り、黄色く固まった脂がマイボーム腺の出口に詰まってしまいます。この状態をマイボーム腺機能不全といいます。治療方法としては、温罨法(おんあんぽう)とリッドハイジーンという2つの方法があります。
温罨法(おんあんぽう)
温罨法とは、詰まったマイボーム腺の脂を溶かす方法です。眼を暖めることで、マイボーム腺の脂を溶かします。(マイボーム腺の脂の融点は28℃~32℃と言われています)市販の目元用温罨法用品で簡単に行えます。横になりリラックスして眼を5分間暖めます。1日2回(朝と夜)行うと効果的です。継続して温罨法を行うことでマイボーム腺機能不全を解消できます。
リッドハイジーン
リッドハイジーンとは、まぶたを清潔に洗浄することで、マイボーム腺脂質の排出を促し、炎症による固形化した皮質や角化組織の除去、菌量を減少させる効果があります。先に温罨法を行うことでより効果が期待できます。
ドライアイのIPL治療
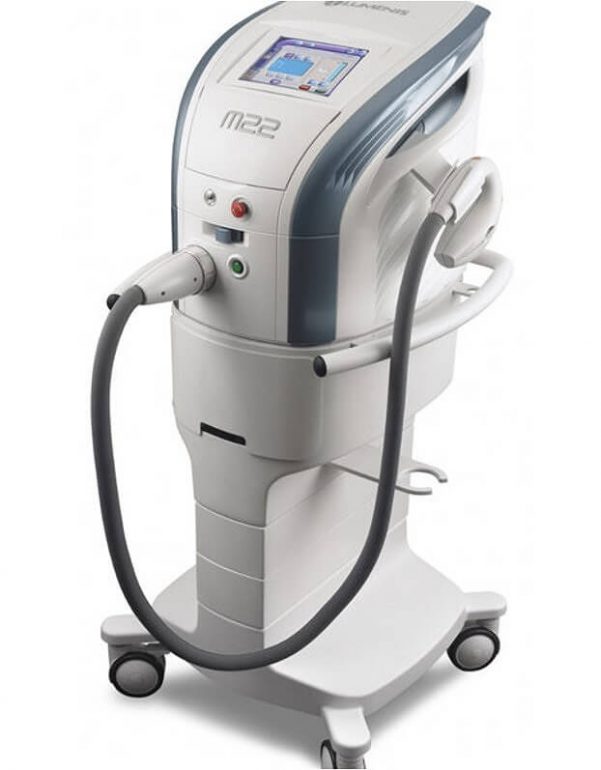 IPLはドライアイの治療をするための専門機器(ルミナスM22 IPLシステム)です。
IPLはドライアイの治療をするための専門機器(ルミナスM22 IPLシステム)です。
ドライアイの原因であるマイボーム腺機能不全(上下まぶたの奥にある分泌腺の機能が低下すること)の改善に効果がある報告されています。点眼治療だけでは中々改善しない重症のドライアイ症状の解消を促します。
当院では新しいドライアイのIPL治療の導入を開始しました。
ドライアイ対策
パソコンやスマートフォンの利用によってまばたきが減り、それによってドライアイを発症するケースが増えています。またエアコンの風が直撃する場所に長時間居続けたり、航空機やホテルのように乾燥した環境で過ごす機会が多い場合にはドライアイを発症しやすくなります。こうした生活環境を改善することで、ドライアイの症状を和らげることも治療にはとても重要です。かしつき
加湿器や目薬で目にうるおいを
乾燥した環境はドライアイのリスクを引き上げます。加湿器や加湿用眼鏡を使い、目薬でうるおいを保ちましょう。防腐剤が入っていない使い切りタイプの人工涙液であれば安心して使用できます。また、
まばたきの重要性
人間は集中すると極端にまばたきの回数が減ってしまいます。パソコンやスマートフォンを利用している際には、まばたきの回数が減るので目が乾きやすくなります。そこで、意識的にまばたきの回数を増やしやり、こまめに目を休めることで目にかかる負担を軽減させましょう。
また、目を大きく見開くより、伏し目がちの状態の方が乾きやすくなる面積が狭まります。パソコンのモニターやスマートフォンの画面をやや下にして、あまり目を見開かないでも見えるようにしましょう。
エアコンや乾燥した環境
オフィスでエアコンの風が直撃する場合には、風よけになるものを置いて顔にかかる風を防ぎましょう。できれば加湿器を設置して、十分な湿度を保つようにしてください。また乾燥を防ぐ眼鏡があれば、航空機でも安心して過ごせます。ホテル滞在の際には、フロントに連絡して加湿器を持ってきてもらいましょう。それができない場合には、濡れたタオルを部屋にかけておくなどでもかなり湿度が保てます。
コンタクトレンズの装用
コンタクトレンズは目を乾きやすい状態にしてしまうので、眼科専門医に相談して目に合ったものを選びましょう。使用やお手入れに関しては、正しい方法を守ってください。
よくある質問
ドライアイは「涙が少ないだけ」の病気ですか。質の異常との違いは?
ドライアイは涙の量が減るタイプだけでなく、涙の質(油・水・ムチンのバランス)や安定性が崩れて表面がすぐ乾くタイプもあります。 近年の診療では「涙液層の不安定化」が中心概念とされ、油層を作るマイボーム腺の機能低下やムチン不足など、原因に合わせた治療選択が重要と整理されています。 そのため、単に「うるおい補給」だけでなく、油層やムチン層に働く点眼や生活調整を組み合わせる設計が効果的です。
市販の目薬で様子を見てもよい?受診の目安はありますか?
軽症では防腐剤無添加の人工涙液などで改善することもありますが、痛み・かすみ・まぶしさが続く、目やにや充血を伴う、作業に支障が出るなどの際は医療機関で原因評価が必要です。 眼表面に傷がある場合や、薬剤性・全身疾患(シェーグレン症候群など)が関与するケースでは専門的治療が必要になります。 「一生点眼が必要か」という不安に対しては、原因に応じた治療で症状コントロールと減薬が可能な例も多く、定期的に治療目標を見直します。
どの目薬が効くの?ヒアルロン酸・ジクアス・ムコスタの違いは?
ヒアルロン酸は涙を保持し傷の保護・修復を助ける、ジクアス(ジクアホソル)はムチンや水分分泌を促して涙膜の安定化を図る、ムコスタ(レバミピド)はムチン産生や杯細胞増加・抗炎症で上皮環境を整えるといった役割分担があります。 ムチン関連薬は効果の立ち上がりとともに、継続で涙膜の質改善が進む特性が報告されています。 コンタクト装用中は防腐剤無添加の人工涙液や適合する薬剤選択が推奨され、自己判断ではなく医師と相談して使い分けるのが安全です。
マイボーム腺機能不全(MGD)があると言われた。点眼以外に何ができますか?
温罨法とリッドハイジーン(まぶたの清掃)で油の通りを改善するのが基本で、油層の改善は涙の蒸発を抑えて症状を軽減します。 難治例ではIPL(Intense Pulsed Light)という光治療で、油層の厚みや自覚症状、角結膜上皮障害の改善が報告されており、ガイドラインでも推奨の位置づけが示されています(保険適用外)。 どの治療が適するかは、まぶた縁や腺の形態評価で効果予測を行いながら選びます。
仕事でどうしても画面から離れられない。現場でできる現実的な対策は?
20分ごとに20秒、20フィート(6m)遠くを見る「20-20-20ルール」、画面まで40cm以上、画面上端が目線と同じかやや下、反射を避ける照明配置、加湿と直風回避などの環境設計が有効です。 高輝度・高コントラスト表示は乾燥と瞬目低下を招くため、表示設定の最適化と意識的なまばたき、人工涙液の携行使用をルーチン化しましょう。 これらの対策はCVS(コンピュータ視覚症候群)全般の負担軽減にも役立ちます。
コンタクトとドライアイの両立は可能?レンズ選びと使い方のコツ?
コンタクト由来の乾燥には、防腐剤無添加の人工涙液やヒアルロン酸点眼の併用、装用時間と休息日の設定、レンズ素材・デザインの見直しが推奨されます。 ドライアイが強い日は眼鏡に切り替える、エアコン直風を避ける、装用中の乾燥感に早めに対処するなど、運用面の工夫も効果的です。 症状が続く場合は適合評価を受け、レンズ変更や装用計画の再設計を検討します。
ドライアイで「目やに」が増えるのはなぜ?感染との見分け方は?
乾燥で眼表面が不安定になると、粘性の高い分泌物が増えて朝の目やにが気になることがありますが、痛み・強い充血・黄緑色の膿性分泌があれば感染の可能性があるため受診が必要です。 軽症の乾燥に伴う目やには、ヒアルロン酸やムチン関連の点眼で表面をなめらかに保つと改善が期待できます。 繰り返す場合は、MGDやアレルギーなど併存要因の評価が役立ちます。
ドライアイは一生つきあう病気?治療のゴールと見通しは?
ドライアイは慢性の傾向がある一方、原因に応じて治療を組み合わせることで症状コントロールと生活の質の維持は十分可能です。 点眼だけでなく、環境調整・まばたき・温罨法・MGD治療・涙点プラグなどを適宜組み合わせ、定期的に治療強度を見直すことで負担を最小化できます。 放置は角膜障害や慢性炎症を招くため、我慢せず適切な時期に専門医へ相談することが大切です。














